DERMATITIS ATÓPICA
DERMATITIS ATÓPICA
La dermatitis atópica es una enfermedad de la piel, que afecta cada vez más al mundo desarrollado. ¿Quieres saber más sobre la dermatitis atópica?. Continúa leyendo. Te daremos todas las claves de esta patología.
DERMATITIS ATÓPICA
La dermatitis atópica es una enfermedad de la piel, crónica, de origen inmune, que cursa en brotes.
Tiene un claro componente genético y se asocia frecuentemente a otras patologías inmunes tales como la rinitis, el asma alérgica y las alergias alimentarias en lo que se llama diátesis atópica, cuya causa y asociación no están claras en la actualidad.
Se da preferentemente en edad infantil y está asociada al aumento del nivel de vida, de forma que en un mismo país, es más frecuente en las zonas urbanas y en zonas de mayor nivel de vida que en las zonas rurales. Así el 60% de los casos comienza antes del año de edad, el 85% antes de los 5 años y alrededor del 40% se curan antes de ser adultos.
¿Que es la dermatitis atópica?
En la dermatitis atópica se produce una disminución tanto del ácido linoleico como de ceramidas de la piel, lo que conlleva a una piel seca por pérdida de agua. Además, la piel, se fisura y se altera el pH. Esta rotura de la barrera cutánea facilita la entrada de bacterias, irritantes y alérgenos. Como consecuencia de esta entrada, el organismo se sensibiliza a distintos alérgenos y reacciona provocando una reacción inmune y autoinmune enviado defensas e IgE que producen una inflamación que se hace crónica en estos pacientes. Esta situación produce sequedad intensa y mucho picor.
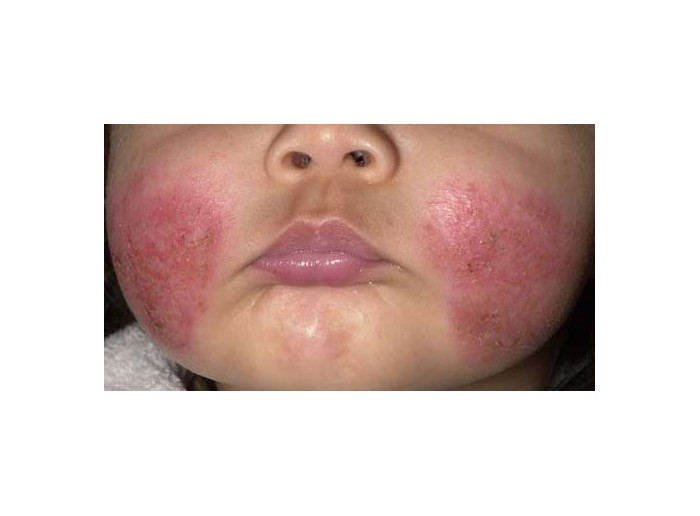
Síntomas de la dermatitis atópica. ¿Cómo podemos saber si mi hijo tiene dermatitis atópica?
Lo ideal, si tienes sospechas, es que consultes con tu pediatra. Él, a la vista del historial, los antecedentes familiares y la situación clínica del niño, realizará el diagnóstico.
Podemos sospechar que un niño tiene dermatitis atópica cuando presenta zonas con picor intenso, persistente y de repetición durante más de seis semanas, sequedad en la piel, descamación en los párpados, fisuras en la parte de atrás de la oreja, en los dedos de manos y en los pies, zonas rojas y descamación en el dorso de los dedos de los pies o boqueras entre otras manifestaciones. Las lesiones aparecen como zonas rojas (eritema) con líquido (edema), vesículas, costras y engrosamiento en placas con surcos. Siempre existe picor.
Las lesiones suelen aparecer en distintos lugares en función de la Edad:
Lactantes.- Suele aparecer en cara, orejas, cabeza y cuello. También suele aparecer en el dorso de las manos y de los pies y en el tronco. Típicamente los niños están irritables por el picor y duermen mal.
Niños de 2 a 12 años: Puede ser la continuación de la edad lactante o aparecer en estas edades. En esta edad se suele manifestar en las zonas de flexión de los brazos y de las piernas, caderas, muñeca, orejas, párpados, boca, dedos de las manos y planta de los pies. Se forman lesiones que pican mucho y cuyo rascado produce engrosamiento con costras e infecciones, tanto por bacterias como por hongos o virus.
Adolescentes y adultos.- Los pacientes pueden ser atópicos desde las etapas anteriores o bien pueden debutar a estas edades. Las lesiones suelen ser más localizadas y aparecen en las mismas zonas que en la edad infantil, tales como zonas de flexión de brazos y piernas, cara, cabeza, muñecas antebrazos y muy frecuentemente, manos y pies. En las niñas puede aparecer el eczema del pezón.
En los casos graves en todas las etapas, las lesiones pueden extenderse a todo el cuerpo. Es lo que se conoce como eritrodermia.
TRATAMIENTO DE LA DERMATITIS ATÓPICA
Es muy importante, para el éxito de los tratamientos, entender que es una enfermedad crónica, que va por brotes y que no hay una terapia milagrosa. Para que la enfermedad vaya bien necesitamos combinar una serie de cuidados tanto higiénicos como farmacológicos, llegado el caso.
MEDIDAS HIGIENICO-DIETÉTICAS
1.- Identificar y evitar desencadenantes. Pudieran se los ácaros, la caspa de animales, el estrés, algunos alimentos o incluso no llegar a conocerse.
2.- Temperatura y humedad del ambiente.- Hay que evitar los ambientes resecos y las temperaturas altas (ideal temperaturas de 20ºC y humedad relativa del 50%).
3.- Sol.- Aunque suele ser beneficioso para la dermatitis atópica, hay quien no lo tolera. En todo caso hay que evitar las quemaduras y utilizar protección solar con factor de protección alto y preferentemente adecuado para pieles atópicas. Podéis encontrar más información en nuestro blog sobre protección solar.
4.- Ropa.- Utilizar preferiblemente ropa de algodón. La lana, los plásticos, las gomas, el material sintético y todo aquello que pueda irritar la piel, ha de ser evitado (eliminar las etiquetas de la ropa). Ha de evitarse el exceso de abrigo y la sudoración, ya que el sudor aumenta el picor. La ropa ha de lavarse con detergentes suaves, sin suavizante y aclarase muy bien. El calzado ha de ser de cuero, tela o esparto y dejar que el pie transpire. No es conveniente el uso de calzado deportivo.
5.- Higiene.- Los baños deben ser cortos y diarios con agua tibia. Puede añadirse al agua aceites o avena coloidal. Son preferibles a las duchas aunque pueden alternarse. Utilizar Syndets, sustitutos del jabón, que no llevan detergentes iónicos que son irritantes. Podéis encontrar algunos syndets en nuestra web.
A veces, para pacientes con infección en la piel, su médico puede recomendarle un baño especial con cloro.
A la hora del secado, no debe frotarse la piel sino secarse con suaves toques. Cuando la temperatura o permita, es bueno poner el pijama con la piel todavía húmeda o ligeramente mojada.
Es recomendable, sobre todo para los niños, mantener las uñas bien cortadas y limadas para evitar en lo posible que se hagan daño en el rascado.
6.- Emolientes (hidratantes).- Las cremas emolientes deben ponerse, siempre que se pueda, varias veces al día en todo el cuerpo y fundamentalmente, inmediatamente después del baño. Deben utilizarse cremas emolientes, preferiblemente, que sean específicas para pieles atópicas ya que suelen contener acido linoléico y ceramidas, de las que esta pieles son deficitarias. Podéis encontrar algunas de ellas a buen precio en nuestra web. En algunas ocasiones hidratantes que contienen urea, ácido láctico y otros alfa hidroxiácidos u otros compuestos han de evitarse porque en algunos pacientes incrementan el picor. Podéis encontrar las mejores del mercado en nuestra web farmaciacien.es
7.- Alimentos.- Hay que evitar aquellos alimentos que se hayan mostrado como desencadenantes de brotes. Es conveniente no ingerir comidas muy picantes o especiadas y salazones. Hay que tener cuidado con alimentos ácidos que pueden dañar la piel al manipularlos y con aquellos como las fresas y los mariscos que cuando se comen en mucha cantidad pueden liberar histamina.
8.- Deportes.- El sudor es muy irritante y provoca picor. Hay que ducharse e hidratar con emolientes la piel limpia después de hacer cualquier deporte. El baño en el mar puede ser beneficioso excepto en los brotes. Hay que ducharse después del baño para eliminar la sal residual. En el caso de las piscinas, el cloro puede ser muy irritante. Para evitar que produzca daño hay que engrasar la piel antes, preferiblemente con cremas barrera antes del baño y enjuagar y engrasar la piel después del mismo.
9.- Vacunas.- Los niños con piel atópica deben de recibir todas las vacunas del calendario vacunal. Como recomendación especial es conveniente poner la vacuna de la varicela, la primera dosis, a los doce meses y una segunda dosis al mes de la primera.
MEDIDAS FARMACOLÓGICAS
Los tratamientos farmacológicos han de utilizarse, siempre que sea posible, sólo en los brotes y han de ser SIEMPRE PRESCRITOS Y CONTROLADOS POR UN MÉDICO.
Es importante comenzar el tratamiento, ante un brote, lo antes posible con el fin de atajarlo y que dure el menor tiempo posible.
TRATAMIENTOS TÓPICOS
Corticoides tópicos.- Se recomienda evitar su uso en pliegues y cara. Y utilizar una capa de crema fina. Siga estrictamente las recomendaciones de su médico que deberán incluir la eliminación del tratamiento de forma escalonada. Los corticoides tópicos no están exentos de efectos secundarios, que suelen aparecer con tratamientos prolongados. Lea el prospecto del medicamento y siga estrictamente las indicaciones de su médico.
Inmunomoduladores.- Tanto el Tacrólimus como el Pipecrólimus tópicos tienen autorizada la indicación en Dermatitis Atópica. El primero en moderada a grave y el segundo en leve a moderada. Son tratamientos muy eficaces para cortar los brotes de la dermatitis atópica pero hay que tener en cuenta que no debe utilizarse en personas inmunocomprometidas ni en niños menores de 2 años y que deben administrarse durante periodos cortos de tiempo. En tratamientos a largo plazo el tratamiento deberá realizarse de forma intermitente, utilizando las dosis mínimas necesarias para controlar los síntomas. Si estos no mejoran o empeorasen, debe suspenderse el tratamiento. Estos tratamientos han de ser SIEMPRE PRESCRITOS Y CONTROLADOS POR UN MÉDICO especialista en dermatitis atópica.
Antibióticos tópicos.- Su médico le podrá prescribir antibióticos tópicos si tiene una sobreinfección bacteriana.
TRATAMIENTOS SISTÉMICOS
Cuando la enfermedad no puede controlarse con tratamientos tópicos su médico podría prescribirles medicamentos por vía oral o inyectable. Entre ellos los corticoides, antihistamínicos e inmunomoduladores. Los antihistamínicos son prescritos muy frecuentemente para el control del picor. Dentro de los inmunomoduladores nos encontramos con ciclosporina, la azatioprina o el micofenolato de mofetilo. Recuerde que estos tratamientos han de ser SIEMPRE PRESCRITOS Y CONTROLADOS POR UN MÉDICO especialista en dermatitis atópica.
FOTOTERAPIA
La luz ultravioleta de banda estrecha tiene efectos antiinflamatorios y puede utilizarse, en unidades especializadas, para niños mayores de 7 años con dermatitis atópica grave que no responden a tratamiento convencional.








Comentarios
Deje su comentario